5. CRESCERE CON UNA MALATTIA RARA
Maura Foresti
Abbiamo discusso nel precedente capitolo quanto sia sfidante l’esperienza di apprendere di essere portatori di una malattia rara. Anche quando sia possibile elaborare questa notizia, e integrarla nel proprio mondo di pensieri e progettualità, avere una malattia rara o, per certe condizioni genetiche, portare con sé elementi di rarità umana per tutta la propria vita, rimane un’esperienza molto forte che non resta confinata nel corpo, ma che può gravemente impattare la qualità della vita del soggetto portatore e delle persone che gli sono legate, con importanti riverberi anche sui contesti di vita del soggetto e su un’intera comunità che voglia prendersi cura della salute dei propri membri. Per questo, la cura delle malattie rare richiede, nel tempo, diversi interventi medici, psicologici e sociali appropriati, al fine di contenerne il potenziale psicopatogeno (Rebecchi 20181Rebecchi, D., a cura di (2018) I percorsi clinici della psicologia. Metodi, strumenti e procedure nel Sistema Sanitario Nazionale, Milano: Franco Angeli.). Ciononostante, come molte esperienze dolorose della vita umana, la malattia rara contiene in sé anche un potenziale positivo.
In questo capitolo si cercherà, prima, di descrivere le principali aree di vita che possono essere colpite da una malattia rara a insorgenza in età pediatrica, e i possibili interventi di cura, poi si farà un cenno al contenuto prezioso delle malattie rare per una comunità umana.
5.1. Gli effetti sul dispositivo fondante dello sviluppo mentale umano
Questo punto è stato in parte già trattato nel capitolo precedente (cfr. Diagnosi in fase prenatale, cap. 4). Qui preme aggiungere che un neonato portatore di una malattia rara potrebbe non possedere la capacità sincronica, tipica del neonato sano, per entrare nella relazione precoce con i caregivers; potrebbe, inoltre, avere degli adulti molto più ansiosi, quando non addolorati e feriti, e pertanto in difficoltà nel ruolo di partner del dispositivo fondante dello sviluppo umano. In altre parole, si tratta di una situazione di grande svantaggio, anche nei termini della relazione di attaccamento (Bowlby 19582Bowlby, J. (1958) The nature of the child’s tie to his mother, The International Journal of Psychoanalysis, 39: 350-373.). Spesso, in questa fase, le coppie riportano la dolorosa esperienza di solitudine disperata, di incertezza sul futuro del bambino, di vagare tra specialisti senza una guida, di un sentimento crescente di ansia e inadeguatezza verso un bambino “difficile”, o in difficoltà, e comunque raro o diverso, sul quale nessuno sa come intervenire. In tale fase è necessario prevedere un intervento psicologico precoce e competente, che monitori la relazione e l’attaccamento, che possa indicare ai genitori le competenze del bambino al di là degli impairments, offrendo loro modalità alternative per sincronizzarsi con il loro neonato raro, e che possa coordinare gli interventi riabilitativi utili o necessari: fisioterapia, logopedia, psicoterapia o altri interventi specifici. Per evitare questi agghiaccianti vissuti, è necessario un attento coordinamento tra assistenza ospedaliera e assistenza territoriale, tra il centro specializzato per la condizione rara, il pediatra di libera scelta e il servizio di neuropsichiatria del territorio di residenza, e talvolta i servizi sociali e le istituzioni scolastiche. Occorre, in altre parole, che a farsi carico di questo bambino e dei suoi genitori si faccia presente una rete, una comunità. Dal punto di vista scientifico, invece, è necessario che siano predisposte, appena possibile dal punto di vista delle conoscenze raggiunte, le opportune linee guida per ciascuna malattia rara.
5.2. Conseguenze psicologiche dell’ospedalizzazione precoce
Talvolta le malattie rare possono comportare interventi chirurgici o lunghe ospedalizzazioni in età pediatrica. In generale, in caso di ospedalizzazioni prolungate in fasi precoci della vita, è necessaria un’attenzione particolare per cercare di contenerne gli effetti dannosi, tanto sullo sviluppo del bambino quanto sulla relazione.
Le esperienze precoci e/o prolungate di ospedalizzazione, in particolare se chirurgiche, rischiano infatti di far perdere il senso della continuità e di sicurezza, nonché la fiducia di base necessaria alla costruzione della propria identità. La limitazione dello sviluppo dell’autonomia, legata alla ridotta possibilità di movimento, l’alterazione dei ritmi quotidiani, la mancanza delle usuali relazioni sociali e familiari, e la carenza di stimolazioni positive potrebbero ulteriormente rallentare lo sviluppo psicomotorio del bambino (Robertson 19733Robertson, J. (1973) Bambini in ospedale, trad. it. a cura di L. Nahon, Milano: Feltrinelli.). L’intervento psicologico, in questa fase, sarà principalmente rivolto a sorreggere i genitori, all’osservazione del processo di attaccamento e dello sviluppo emotivo del bambino, e a offrire interventi tempestivi per sostenere tali processi fondamentali, nonostante l’ospedalizzazione (Sarajarvi et al. 20064Sarajarvi, A., Haapamaki, M. L., Paavilainen, E. (2006) Emotional and informational support for families during their child’s illness, International Nursing Review, 53(3): 205-210.).
5.3. La comunicazione sulla malattia
Le strategie utilizzate da ciascun bambino per far fronte a una stessa malattia sono diverse e dipendono da vari fattori: il temperamento e la personalità del bambino, lo stadio di sviluppo, la necessità o meno di interventi chirurgici, l’ospedalizzazione o meno, la necessità di terapie, le diverse esperienze pregresse, l’ambiente familiare e sociale in cui è inserito, il tipo di malattia, le circostanze e le modificazioni di vita imposte dalla malattia stessa. Per tale complessità, gli interventi di cura dovrebbero essere cuciti su misura per ciascun bambino e la sua famiglia.
Fin dai primi tempi della vita, un bambino è un soggetto centro di volontà e di sensazioni, inserito in un rapporto di strettissima dipendenza dagli adulti. Per questa duplicità della condizione infantile sarebbe importante avere sempre un’attenzione molteplice: sia verso la famiglia e i caregivers, sia verso il bambino e anche verso il suo ambiente di vita. In tutti i momenti della cura occorrerebbe che gli operatori avessero un atteggiamento che miri a rendere il bambino, anche molto piccolo, consapevole delle proprie reazioni alla malattia, e anche delle reazioni dei suoi adulti di riferimento (paura, dolore e tristezza dei genitori possono essere fraintesi dal bambino come una sua negatività che delude i suoi cari); inoltre, quando il bambino è inserito in ambienti scolastici, è importante aiutarlo a comprendere le reazioni possibili dei compagni (ad esempio, alcuni bambini possono, seppure in molti casi erroneamente, temere di ammalarsi frequentando un bambino ammalato) e aiutare i genitori a comunicare efficacemente con il personale docente, perché accolga al meglio il bambino e i riflessi della sua esperienza di ospedalizzazione nel momento di re-inserimento nel contesto scolastico (alcuni bambini raccontano le esperienze di ospedalizzazione agli adulti e ai compagni, o le propongono attraverso giochi che possono avere anche uno sfondo aggressivo, creando nei loro pari emozioni forti, che è bene che gli adulti sappiano mediare e accogliere).
Dopo i 7 anni, lo sviluppo cognitivo permette gradualmente al bambino di comprendere le malattie e le terapie, perciò è doveroso durante le visite mediche condividere con lui i principali aspetti informativi e di consapevolezza, al fine di metterlo in grado di comprendere, e via via di gestire in maniera autonoma, la sua condizione; è, infatti, potenzialmente molto dannoso per il senso di sé e di identità di un piccolo essere umano sentire gli adulti parlare di lui, senza essere aiutato a comprendere ciò che si dice di lui. Quando poi i genitori chiedono di nascondere alcuni aspetti della malattia ai propri figli non è bene contrastarli, ma è necessario almeno proporre loro una consulenza psicologica che li possa aiutare a riflettere sul senso e sulle possibili conseguenze di questa loro scelta. La quantità e la qualità delle informazioni trasmesse al paziente e alla sua famiglia (diagnosi, prognosi, trattamento) e le modalità con le quali sono state trasmesse sono fondamentali, poiché giocano un ruolo cruciale nel processo di accettazione e adattamento alla malattia cronica.
5.4. Impatto sui curanti
Anche coloro che, per lavoro, si prendono cura delle persone portatrici di malattie rare si trovano quotidianamente a contatto con forti richieste di sostegno e aiuto emotivo, che possono far sentire sommersi e impotenti, situazioni che creano un alto rischio di burnout: per questo è necessario offrire informazioni e supporto anche allo staff. Per evitare i sentimenti di impotenza nei curanti, oltre a un buon supporto psicologico, è necessario che esista una buona rete assistenziale di cui l’operatore possa sentirsi parte. Componente essenziale, a tale riguardo, sono le associazioni di pazienti presenti sul territorio, che in sinergia con i curanti possono giocare un ruolo fondamentale tanto per i pazienti quanto per gli operatori.
5.5. Le dinamiche famigliari, dalla coppia alla fratria
L’esperienza di un bambino malato raro impatta profondamente sulle dinamiche famigliari. Quando una coppia aspetta un bambino, sappiamo che esso può essere il frutto di diverse scelte, o anche essere vissuto come imposto dal destino, ma sempre rappresenta, nell’immaginario simbolico umano, il frutto dell’unione dei suoi genitori. Per questo, il fatto che un bambino sia malato, o portatore di una condizione genetica rara, è denso di significati dal potenziale negativo per i suoi genitori. Si può pensare che quella malattia sia una sorta di punizione: forti e frequenti sono i sensi di colpa confessati dai genitori in queste storie di vita. Da genitori si può anche vivere la malattia come una grande ingiustizia e divenire preda di potenti sentimenti invidiosi, o di inferiorità, nei confronti di quelle coppie che hanno generato figli sani; si può pensare che il proprio incontro non fosse fortunato, e che questa malattia sia la conferma o la rivelazione di una propria natura sbagliata. Inoltre, se un nascituro è normalmente il ricettacolo di fantasie di un futuro denso di promesse per un essere umano, un figlio malato diventa un potenziale angoscioso rispetto a un futuro di inabilità, di mancata autonomia, di limitazioni per lui e di impegno per i genitori, insomma una formidabile fonte di angoscia che i genitori chiamano “il dopo di noi”. Ed è così che quella esperienza di diventare genitori, che già di per sé rappresenta una sfida per i due partner di una coppia, diventa una prova densa di pericoli quando un figlio porta con sé una malattia rara. Non è facile, infatti, sfidare il senso di colpa patologico, il sentimento di fallimento generativo e “il dopo di noi”. In questa fase un aiuto professionale e specialistico si rende necessario nella maggioranza dei casi. Le statistiche Istat riportano che l’incidenza di problemi minori, o addirittura della rottura, in una coppia, è di molto maggiore in caso di nascita di un bambino affetto da una patologia rara.
La presenza in una famiglia di un bambino con una malattia rara, che necessariamente richiede un grande impegno dei genitori e che li preoccupa diversamente rispetto a un figlio cosiddetto “sano”, impatta potentemente sulle dinamiche fraterne. Spesso i fratelli sani presentano un’incidenza di disturbi psicopatologici e della condotta molto superiore alla popolazione normale. Si tratta frequentemente di un modo per attirare attenzioni, della comunicazione di un disagio legato al sentirsi sano accanto a un fratello malato e, dunque, al sentirsi in colpa rispetto a un fratello per il quale si provano intensi sentimenti di gelosia, per le molte attenzioni che riceve dai genitori, anche se lo si reputa più sfortunato; è la comunicazione di un disagio legato ai sensi di colpa per i sentimenti aggressivi che avere un fratello malato può generare. Si tratta di dinamiche psicologiche tra le più complesse e potenti. Questo disagio dei fratelli cosiddetti “sani”, se colto precocemente e trattato da professionisti competenti, può essere sciolto; al contrario, se ignorato, può degenerare lungo tutta la vita anche in gravi psicopatologie. Un intervento psicologico di supporto a queste famiglie dovrebbe sempre prevedere un’attenta osservazione delle dinamiche della fratria, sostenendo i genitori nell’elaborazione e nella lettura dei complessi intrecci emotivi del fraterno dei loro figli.
5.6. La transizione al mondo terapeutico adulto
Alla luce di quanto detto fino a qui, è utile accennare un altro aspetto complesso della cura del bambino malato raro: la transizione dai centri di cura dedicati all’infanzia ai servizi dell’adulto. Si comprende, da quanto descritto, che la cura di un bambino malato raro richiede centri specialistici che lo seguano con periodici follow-up, e in cui vi siano operatori capaci di diventare figure di riferimento per i pazienti e le loro famiglie. Ecco che la transizione ai servizi di cura per l’adulto è un momento cruciale nella vita di un malato raro, per questo non dovrebbe trattarsi di un transfer meccanico dal servizio dell’infanzia a quello dell’adulto, ma di un processo accuratamente programmato, volto a rispondere alle necessità medico-assistenziali, psicosociali, educative e vocazionali di adolescenti e giovani adulti affetti da condizioni croniche (Wright et al. 20185Wright, C., Steinway, C., Jan, S. (2018) The Genesis of Systems of Care for Transition to Adulthood Services: Emerging Models in Primary and Subspecialty Care, Current Opinion in Pediatrics, 30(2): 303-310.). Per i pazienti passare al servizio dell’adulto significa, infatti, sopportare una nuova separazione, interrompere un’altra relazione significativa, che è di cura e anche profondamente affettiva, per iniziarne una nuova sconosciuta. Per questo, conoscere il nuovo staff e il funzionamento del servizio dell’adulto, ed essere consapevoli di una collaborazione tra i due servizi, può contribuire ad aumentare il senso di sicurezza personale durante la fase di transizione. Al fine di programmare la transizione è utile introdurre con anticipo questo concetto ai pazienti, fin dall’adolescenza, e prevedere contatti con il team dell’adulto prima del passaggio del paziente al nuovo centro, evitando di attuarlo in momenti di particolare stress del paziente.
5.7. Autonomia e vita extra-famigliare: dalla scuola all’inserimento lavorativo
Infine, è molto importante il tema dell’autonomia e del rapporto fuori dall’ambito famigliare, con il mondo. Le patologie rare si diversificano molto tra loro nell’impatto sulla vita del soggetto portatore. Alcune situazioni impediscono di raggiungere autonomie basilari, quali vestirsi e mangiare, impattando variamente anche le abilità cognitive; altre, invece, invalidano solo le autonomie fisiche; talune, solo le competenze cognitive. Spesso è difficile prevedere in età precoce il grado di impairment che si accompagnerà a una condizione. Si tratta di seguire il soggetto e i suoi genitori nel cercare di sviluppare al massimo il potenziale di autonomia reciproca. Ciò richiede di esplorare con i genitori le loro valutazioni, che talvolta potrebbero rivelarsi limitanti per il figlio nel raggiungimento di alcune possibili autonomie, o che in altri casi potrebbero portare a dinamiche relazionali altamente conflittuali, per evitare le quali occorre sostenere i genitori nel trovare soluzioni che li sollevino, almeno in parte, del peso connesso alle mancate autonomie del figlio.
Un altro grande tema è, appunto, quello delle relazioni al di fuori della famiglia: la letteratura segnala che un malato raro rischia di vivere in modo piuttosto ritirato, di avere una vita sociale modesta. Questo è variamente dovuto alle diverse condizioni di cui possa essere portatore, alle oggettive limitazioni, ai pregiudizi diffusi nella società e, infine, anche a sentimenti di distimia del soggetto portatore stesso, che possono anche condurre a modalità disfunzionali di rapportarsi ad altri. Questa area della vita di un malato raro può richiedere frequentemente l’intervento di specialisti, che ne supportino il buon inserimento sociale, scolastico prima e lavorativo poi. Sarebbe estremamente importante sostenere da subito una buona relazionalità con i pari. L’inserimento nella scuola e quello nel mondo del lavoro sono tappe fondamentali dello sviluppo di ogni essere umano e, nel caso di una malattia rara, il coinvolgimento della scuola richiede specifiche attenzioni che variano da condizione a condizione. Non abbiamo modo, in questa sede, di trattare come meriterebbe questo importante tema. Altrettanto si potrebbe dire sull’inserimento occupazionale.
Tuttavia, preme mettere qui in luce come l’inserimento sociale di un malato raro discenda, fondamentalmente, dalle idee che una comunità ha sulla malattia rara e sulle disabilità in genere (Zani, Cicognani 20006Zani, B., Cicognani, E. (2000) Psicologia della salute, Bologna: Il Mulino.).
Qui si inserisce la nostra breve riflessione sul potenziale positivo delle malattie rare in una società umana. Il grado di civiltà di una cultura umana è valutato dagli storici in base a diversi parametri, tra i quali è inclusa la cura dei propri malati. Una società che persegua con troppo assolutismo un valore di perfezione e successo rischia di cadere nella violenza che caratterizza i miti di perfezione razziale, che hanno percorso la storia umana a più riprese. L’incontro con la malattia, con la fragilità della biologia umana, per contro, ci permette di riconoscere i limiti della nostra natura e di recuperare i valori del prendersi cura reciproco e del rispetto del valore umano, a prescindere da ogni altra possibile considerazione, invitandoci così a coltivare i valori di collaborazione e le virtù della prudenza e della riflessività, che il nostro tempo va sempre più confinando a favore, invece, della ricerca di esperienze adrenaliniche e della competitività (Mancuso, Boncinelli 20087Mancuso, V., Boncinelli, L. (2008) Il dolore innocente: l’handicap, la natura e Dio, Milano: Mondadori.).
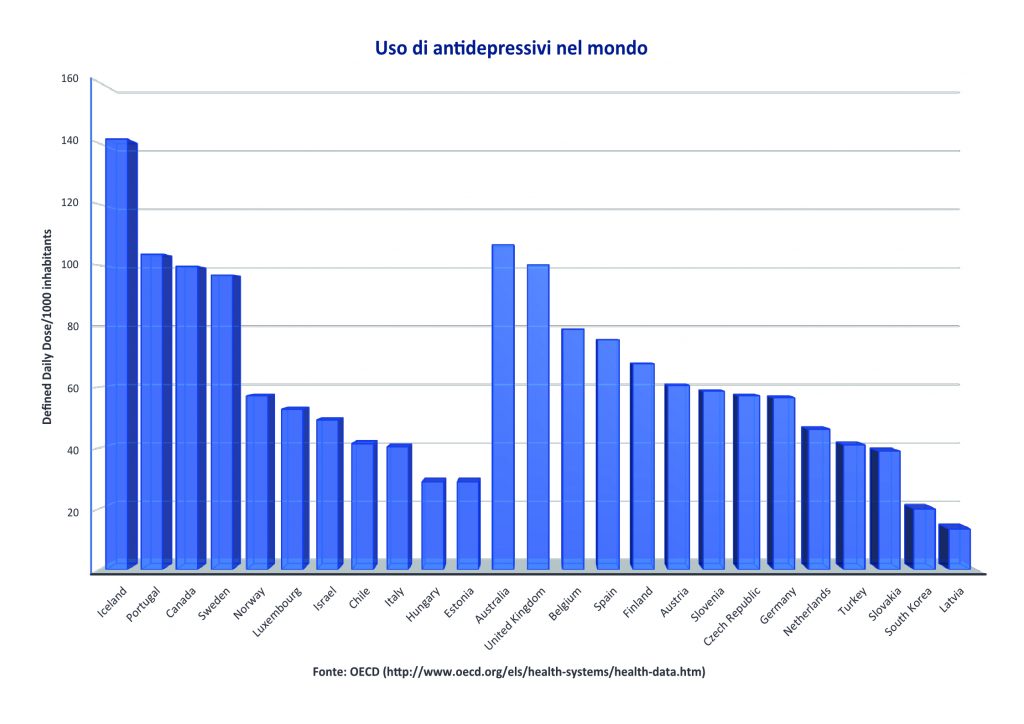
Credo che avere l’occasione di conoscere e osservare (come operatori, ma non solo) l’esperienza quotidiana dei portatori di una malattia rara, e dei loro caregivers, possa costituire un continuo spunto di riflessione e di analisi della nostra epoca che, nonostante lo straordinario benessere materiale raggiunto, esprime un grande disagio psicologico, come testimoniato dai dati relativi al consumo di farmaci antidepressivi (Fig. 9) e di sostanze psicoattive in tutto il mondo.